Patienten, die nach einem Unfall im Diakonie-Klinikum aufgenommen werden und bei denen der Verdacht auf eine Schädel-Hirn-Verletzung (SHT) besteht, werden frühzeitig auch in der Neurochirurgie vorgestellt.
Betreut werden diese Patienten anfänglich fast immer durch die Unfallchirurgie. Sobald die ersten Computertomographien mit Abbildung des Schädels und des Gehirnes vorliegen, werden diese von uns mit gesehen und bewertet. Dann wird gemeinsam die weitere Behandlung des Patienten festgelegt.
Patienten die einer neurochirurgischen Operation bedürfen, werden in der Regel nach Stabilisierung der Kreislauflage und Sicherstellung einer ausreichenden Beatmungssituation umgehend in den Neurochirurgischen OP verbracht.
Bei Patienten, die nicht sofort eine Operation benötigen, sprechen wir mit den Unfallchirurgen die weitere konservative Therapie und den Zeitplan weiterer Untersuchungen ab.
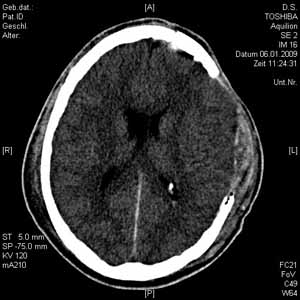 Patienten die primär nicht sofort operiert werden müssen, aber ein gefährliches Hirnödem als Folge der Schädelverletzung entwickeln, erhalten zur Steuerung der intensivmedizinischen Therapie von uns eine Hirndruckmeßsonde eingesetzt.
Patienten die primär nicht sofort operiert werden müssen, aber ein gefährliches Hirnödem als Folge der Schädelverletzung entwickeln, erhalten zur Steuerung der intensivmedizinischen Therapie von uns eine Hirndruckmeßsonde eingesetzt.
Anlage einer Hirndruckmeßsonde (ICP-Sonde): Da nach mittelschweren bis schweren Schädel-Hirn-Verletzungen (SHT Grad II-III) sich in der Regel ein Hirnödem entwickelt, muss die intensivmedizinische Therapie darauf eingestellt und angepasst werden. Dafür setzen wir bei den betroffenen Patienten eine Hirndruckmeßsonde ein. Über einen kleinen Bohrkanal wenige cm hinter dem Haaransatz über der stärker betroffenen Hirnhälfte (bei beidseitigem Hirnödem immer rechte Hirnhälfte) setzen wir eine dünne Meßsonde 1,5 bis 2cm tief in das Gehirn ein und verankern diese am Schädelknochen mit einer Führungsschraube zur Sicherung gegen unbeabsichtigtes Herausrutschen.
Diese Sonde zeigt permanent den im Schädelinneren herrschenden Druck an. Die Ableitungsmethode und der Sondentyp sind schon langjährig im Gebrauch, die Methode ist korrekt und gut evaluiert. Sie ermöglicht eine dauerhafte Ableitung der Druckverhältnisse aus dem Schädelinneren und somit ein Erfassen eines sich zunehmend verschlechternden Hirnödems.
Die intensivmedizinische Therapie wie Gabe von Medikamenten, Tiefe der Narkose (Analgosedation) und die Feinabstimmung der Beatmung können also kontinuierlich an die Hirndrucksituation angepasst werden. Diese dauerhafte Messung zeigt uns auch plötzliche bedrohliche Anstiege des Hirndruckes, auf die man dann in der Regel mit Durchführung eines neuen CT reagiert. Hat z.B. eine Blutung zugenommen, kann diese zu einer Not-OP führten, in seltenen Fällen kann die Entnahme großer Knochenstücke zur Entlastung des schwellenden Gehirnes erforderlich und letztendlich lebensrettend werden.
Werden bei Patienten mit Schädel-Hirn-Verletzungen Blutungen festgestellt, die sich so weit ausgedehnt haben, dass sie angrenzend gesundes Gehirn gefährlich abdrücken oder zu dauerhaften Schäden führen, folgt eine schnellstmögliche Operation. Dabei muss man nach OP-Methode und zu erwartendem anschließenden Krankheitsverlauf zwischen einer epiduralen Blutung, einem subduralen Hämatom, Kontusionsblutungen und einer sogenannten traumatischen Subarachnoidalblutung unterscheiden.

